Article extrait du bulletin VIGINEWS n°7 des CRPV de Nantes et d’Angers
L’immunothérapie constitue l’un des grands axes de développement dans la prise en charge des patients atteints de cancers. Trois types d’immunothérapie ont été développés :
- l’immunothérapie anti-tumorale passive (anticorps monoclonaux ciblant un antigène tumoral)
- l’immunothérapie active (inhibiteurs de point de contrôle immunitaire et interleukines thérapeutiques, cf. VigiNews n°3)
- l’immunothérapie adoptive. Cette dernière consiste à reprogrammer ex vivo le contenu génique des lymphocytes T du patient afin qu’ils expriment à leur surface un récepteur chimérique ciblant un antigène des cellules tumorales (Chimeric Antigen Receptor T-cells, CAR T-cells).
La production des CAR T-cells requiert plusieurs étapes et le délai de mise à disposition par le laboratoire est de l’ordre de 3 à 4 semaines. Tout d’abord, les leucocytes du patient sont prélevés par cytaphérèse et les lymphocytes T isolés. Ces derniers sont modifiés génétiquement avec des vecteurs viraux afin d’exprimer le récepteur chimérique d’intérêt. Les CAR T-cells sont le plus souvent administrées après un conditionnement par chimiothérapie lymphodéplétive (i.e., cyclophosphamide/fludarabine), dans le but de favoriser l’expansion homéostatique in vivo des CAR T-cells administrées.
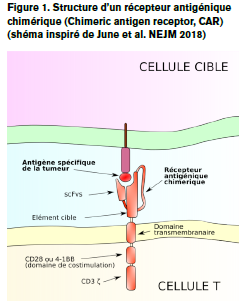
Structure des cellules CAR T
La fraction de liaison du CAR-T cells à la cible antigénique provient d’un fragment d’anticorps (single-chain variable fragment, scFv – fragment variable d’immunoglobuline monoclonale sous forme simple brin). La partie intracellulaire peut être composée, du domaine entraînant l’activation
lymphocytaire et la réponse cytotoxique (CD3-zeta), d’un ou plusieurs domaines provenant de protéines réceptrices de costimulation (e.g., 4-1BB, CD28) permettant d’améliorer les capacités de prolifération et de survie des cellules CAR T (Figure 1).